低線量CTによる肺がん検診のご案内
低線量CT検査は被ばく線量が通常のCT検査の約1/10、約1mSv(ミリシーベルト・被ばくの単位)程度であり、日本人1人が1年間に自然放射線を受けている量(平均2.1mSv)の1/2程度で、健康被害がないことがわかっています。およそ、胃がん検診のバリウム検査と同じ程度の被ばく線量です。
小さな肺がんを見つけることは肺がんが治るだけではなく、手術方法として体に優しい胸腔鏡下手術等の低侵襲手術の選択も可能になります。さらに肺気腫、慢性呼吸器疾患、炎症等の病変も同時に検出できます。当院の呼吸器専門医の診断により、肺がんのみならず、発見された肺疾患に対して、正確な診断と治療が受けられます。
低線量CTによる肺がん検診
1.対象者
2.確認
「低線量CTによる肺がん検診に関する説明書」
- 低線量CTによる肺がん検診の目的、内容
- この検診により期待される利益や不利益
検査の前に、本説明書を読まれて納得されたことの確認のため、意思表明書へ署名をしていただきます。
3.予約
電話予約 平日8時30分~17時
TEL 0836-58-2300 (内線 7166)
4.検診日時
第4土曜日 :10時~12時
5.問診票および意思表明書に記入してください。
6.CT検査
7.1週間以内に結果をお送りします。
異常があった場合は、呼吸器疾患の専門である当院で精密検査を受診されることをお勧めします。
低線量CTによる肺がん検診に関する説明書
[(1) 低線量CTによる肺がん検診の目的
低線量肺がんCT検診の目的は、肺がんを早期に発見することです。すなわち、転移を来す前の、完治可能な時期に肺がんを見つけ、適切な治療を行うことにより、肺がんで死亡しないようにすることです。肺がんにならないようにする予防対策とは異なります。
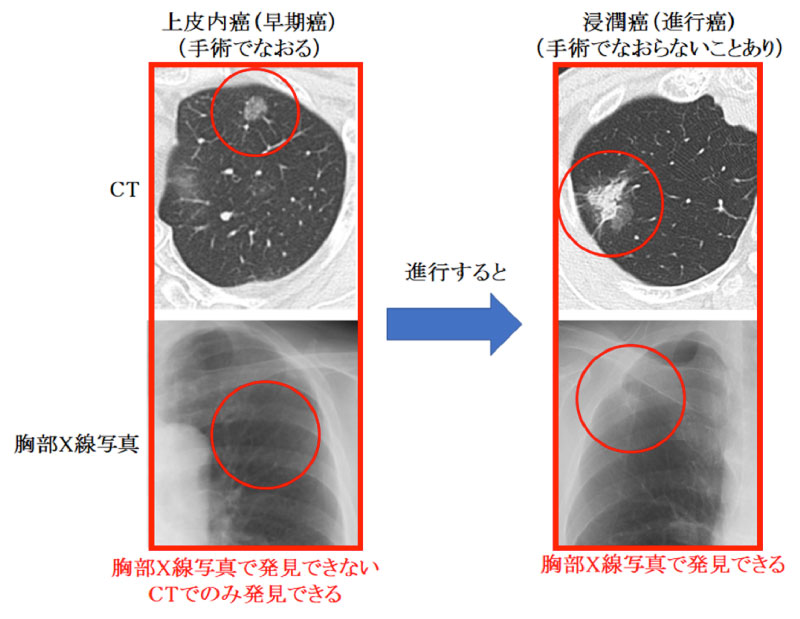
低線量肺がんCT検診では、従来の胸部単純X線による検診と比較して、より小さく、より早い時期の肺がんを発見できることが、国内外の研究で報告されています。CT検診による肺がん発見率は、胸部X線検診にくらべて高く、発見された肺がんは早期の比率が高く、その治療成績も良好であることが知られています。米国の国立がん研究所(NCI)は、CT検診により検診受診集団の肺がん死亡率が減少するか否かを調べる大規模な臨床試験を、55~74歳の重喫煙者を対象に行いました。その結果、胸部単純X線検診群にくらべ、低線量肺がんCT検診群の肺がん死亡率が約20%減少し、総死亡(肺がん以外の原因も含めた死亡)も6.7%減少したことが報告され、米国では重喫煙者に対する肺がんCT検診が公的保険でカバーされるに至っています。また、オランダ、ベルギーでも50~74歳の重喫煙者を対象に同様の臨床試験が行われ、低線量肺がんCT検診群の肺がん死亡率が、男性で26%、女性で39%減少したことが報告されました。ただし、有効性がはっきりしているのは、上記の50~74歳の重喫煙者であり、現在、さらなるCT肺がん検診の有効性を調べる研究が世界中で進行中です。
(2)この検診の内容
X線を使って体内の断面像を得ることができる、コンピュータ断層装置(CT)を使って検診を行います。寝台の上に仰向けに寝て頂いて位置合わせをしたあと、アナウンスにあわせて息を吸っていただき、十秒前後、呼吸を停止している間に肺の全体を細かくスキャン(撮影)します。得られた画像を胸部放射線専門医が見て、異常がないかどうか診断します。
(3)この検診により期待される利益
もし肺がんになっていた場合、検診によって早期に病変が発見され、より早期に適切な治療を受けることができ、その肺がんによって命を奪われるようなことを防ぐ事ができる可能性があります。また、肺がん以外の呼吸器の病気(肺気腫、肺炎、など)や、肺以外の病気(縦隔腫瘍や心臓や血管の動脈硬化像など)が発見されることもあります。
(4)この検診の限界
1回の検診で異常なしと判定されても、今後肺がんにならない、ということではありません。進行の早い肺がんは、次の検診までの間に出現して発見されることもあり得ます。また、太い気管支に発生するタイプの中心型肺がんはタバコを多く吸う人(重喫煙者)に発生しやすく、胸部X線写真や、CTをもってしても発見しにくいため、喀痰細胞診検査をあわせて受けるほうがよいと考えられています。喀痰細胞診検査は市町村による肺がん住民検査で可能ですので、希望される方は市町村におたずねください。
また、極めて小さな陰影や淡い陰影は、低線量のため、通常線量のCTよりは見えにくく、発見できないことがあります。「精密検査が必要」とするための陰影の大きさを学会(CT検診学会)で定めており、極めて小さな陰影は「精密検査が必要」とはしません。これらの基準以下の陰影のほとんどはがんではなく、無駄な精密検査を受けることにより、受診者にかえって害を及ぼすからです。しかし、そのような小さな陰影の中にも、極めて稀ですが、増大してくるものがあることは否定できません。
(5)この検査により起こりうる不利益
-
検診で異常がみつかったとしても、結果的に肺がんではないこともあります。喫煙習慣のある人・喫煙習慣のあった人を対象として低線量CTによる検診を行うと、3~6割の人に、何らかの『異常な影』がみつかることが報告されています。『異常な影』の9割以上は肺がんではありませんが、なかには肺がんと非常にまぎらわしいものもあります。そこで、肺がんか否か診断するために気管支鏡下生検、経皮肺針生検、場合によっては全身麻酔下に胸腔鏡下生検(病巣含む肺を切除してくる検査)などの精密検査や、しばらく期間をあけてCTを再検するなど定期的な経過観察が必要となることがあります。この場合、実際には肺がんではないのに、検診を受けなければ感じないですんだ「肺がんだったらどうしよう」といった不安をかかえる可能性や、検診を受けなければ行わずにすんだ精密検査を受けることになってしまうような不利益を被る可能性があります。また、精密検査の過程では、気管支鏡などの検査費用が発生したり、検査による合併症(出血や肋膜に穴があいて肺の一部が縮む気胸)が起こったりする、などの危険性を伴います。
-
検診で「肺がん」が発見され、無事手術で早期のうちに切除出来たとしても、それが、将来あなたの生命に影響を及ぼさないようなゆっくりとしたがんである可能性も無いわけではありません。
-
低線量とはいっても、放射線被ばくが無い訳では有りませんが、このような低線量CT検診を受けたことにより、新たにがんが発生したという報告はありません。
(6)肺がん以外の病気が発見される可能性
低線量CT検診では、肺がん以外の呼吸器の病気(肺気腫、間質性肺炎、など)が発見されることがあります。また、撮像範囲に含まれる、肝臓、心臓、大動脈、甲状腺、乳房、腎臓などの病気が発見される可能性があります。ただし、これらすべての病気を「精密検査が必要」とすることが受診する方の益になるかどうかは不明なため、急いで検査を進めないと生命に関わるような病気(多臓器のがんの疑い、大動脈瘤など)以外は、「精密検査が必要」とはしないよう、学会で定められているため、そのように行います。
(7)肺がん以外の病気があっても発見されない可能性
低線量CT検診では、(6)に示すような、肺がん以外の病気を発見することを目的とした検査ではありません。例えば、腹部や乳房や頚部に腫瘍があっても、発見できない場合が多いとお考えください。
(8)検診の精度管理のための追跡調査と結果の公表
精度管理とは、「精密検査が必要」とされた中で何名が本当に肺がんであったか、見逃しがなかったか、などの検証を行うことであり、今後の検診をより正確なものにするために重要な作業です。そのために、受診者の追跡調査が必要となり、当病院がこれらの作業を行うことについて、ご了承ください。また、集計結果などを公表(県や国への報告、学会発表、論文発表)することをご了承ください。もちろん、個人情報は保護された状態での公表となります。追跡調査はお断りになることも途中で中止することもできますが、そのことにより、受診者に不利益となることはございません。
(9)個人情報の保護
上記の調査・公表にあたっては、受診者の個人情報が漏えいしないよう、守秘義務を最大限遵守いたします。
(10)低線量CT肺がん検診受診の間隔について
重喫煙者(喫煙指数:一日平均喫煙本数×喫煙年数、が600以上の方)は年1回の施行が望ましいとされています。